trombocytopeni
introduktion
De så kallade trombocyterna (blodplättarna) är en typ av celler i blodet som ansvarar för koagulation. De är därför en viktig del av hemostas, eftersom de fäster sig vid den skadade vävnaden vid skador och därmed säkerställer att såret stängs. Om man talar om trombocytopeni betyder det att det finns för få trombocyter i blodet. Det motsatta av detta, dvs för många blodplättar, skulle kallas trombocytos beskriva.

När blir trombocytopeni farligt?
Enligt de nuvarande riktlinjerna för DGHO klassificeras blödningstendenser enligt graden av trombocytopeni. Fysiologiskt ligger trombocytvärdena inom referensområdet 150 000 till 350 000 / ul. Långvariga blödningstider inträffar endast vid värden under 100 000 / ul; vid värden över detta förväntas ingen ökad blödningstendens. Mellan 50 000 och 100 000 / µl uppstår vanliga blödningar bara vid större skador. Med antalet blodplättar mellan 30 000 och 50 000 / ul kan ganska ofarlig petechial blödning och en generellt förlängd blödningstid observeras.
Läs mer om ämnet på: petekier
Allvarliga konsekvenser kan bara förväntas vid värden under 30 000 / µl. Detta kan vara spontana blödningar i hjärnan (intracerebral blödning) eller organsystemet. Disseminerade petechiae på huden och slemhinnorna förekommer också.
orsaker
Det finns flera orsaker till trombocytbrist. De kan emellertid grovt delas upp i två områden: antingen produceras för få funktionella blodplättar eller konsumtionen eller nedbrytningen i blodet är för hög.
Liksom de flesta blodkomponenter produceras blodplättar i benmärgen. Om det finns skador på benmärgen kan detta innebära att endast ett reducerat antal blodplättar kan produceras. Det finns många orsaker till benmärgsskador, men det orsakas mest av gifter som Läkemedel, strålning, blyförgiftning etc., eller förvärvas genom cancer, särskilt leukemi. Det finns också sällsynta underliggande genetiska sjukdomar (t.ex. Wiskott-Aldrich-syndrom) som begränsar benmärgens funktion.
En brist på vitamin B12 eller folinsyra kan också leda till minskad produktion, eftersom dessa är viktiga komponenter i blodplättarna.
Om produktionen i benmärgen inte begränsas, kommer troligen trombocyternas liv att förkortas. En onormalt ökad nedbrytning av blodplättar kan vara ansvarig för bristen. Orsaken här kan vara en autoimmun defekt, där vår kropps eget immunsystem i allt högre grad bryter ned trombocyterna. Exempel på sjukdomar för detta skulle vara så kallad lupus erythematosus eller reumatoid artrit. Läkemedel eller cancer kan också öka uppdelningen.
Slutligen kan konsumtionen av blodplättar ökas på grund av skador på artificiella hjärtventiler, dialys eller vissa infektioner (t.ex. EHEC). Graviditet kan också leda till låga blodplättar.
Läs mer om ämnet: Orsaker till trombocytopeni
En annan orsak till ett minskat antal blodplättar och en ökad tendens att blöda kan vara den autoimmuna sjukdomen Werlhofs sjukdom. Ta reda på mer på: Werlhofs sjukdom - är den härdbar?
HIT-syndrom
HIT-syndromet (Heparininducerad trombocytopeni) är en reaktion i form av trombocytopeni hos några få personer på medicinen som ges för trombosprofylax eller blodförtunnning, heparinet. Det finns två typer av HIT-syndrom. Typ 1 HIT är en ofarlig variant och är vanligtvis inte symptomatisk. Typ 2 HIT kan å andra sidan vara livshotande. En immunreaktion inträffar i kroppen och som ett resultat utvecklas antikroppar. Antikropparna aktiverar blodplättarna. De aktiva blodplättarna leder till ökad blodkoagulering, vilket kan leda till blodproppar (tromber) uppstår i artärer och vener. Dessutom kan störningar uppstå i de mycket små blodkärlen och leda till vävnadsskada på grund av det försämrade blodflödet. Konsumtionen av trombocyter gör att blodplättkoncentrationen sjunker med mer än hälften.
Du kanske också är intresserad av det här ämnet: Heparininducerad trombocytopeni
leukemi
Leukemi kallas blodcancer på vardagsspråket. Vid leukemi störs bildningen av nya blodceller. Det finns olika typer av leukemi orsakad av olika orsaker. Det finns en möjlighet att trombocytopeni kan utvecklas med leukemi. Vanligtvis leder bildningen av leukemiceller till en förskjutning av normal blodbildning i benmärgen, vilket också påverkar bildandet av blodplättar i benmärgen. Förutom blodplättarna är bildningen av de andra blodcellerna också nedsatt.
Mer information om detta ämne finns på: Hur känner du igen leukemi?
kemoterapi
Kemoterapi initieras ofta för olika cancerformer. Kemoterapeutiska och cytostatika är kraftfulla läkemedel som ofta är förknippade med biverkningar. Många kemoterapiläkemedel kan påverka blodproduktionen i benmärgen. Bildningen av olika typer av blodceller kan därför påverkas, inklusive blodplättar. Förutom trombocytopeni kan det finnas en minskning av vita blodkroppar (leukocytopeni).
Du kanske också är intresserad av det här ämnet: Biverkningar vid kemoterapi
Levercirros
Levercirros är det uttryck som används för att beskriva förlusten av frisk levervävnad. Detta utlöses av olika leversjukdomar såsom leverinflammation (hepatit) eller av långvarigt alkoholmissbruk. Levercirros kan få många konsekvenser, inklusive så kallade matstrupsvaricier eller levercancer.
Levercirrhos kan också leda till trombocytopeni. Levern rengör normalt vårt blod. För detta ändamål får det ett inflöde genom den så kallade portalvenekretsen. Om leverfunktionen nu är begränsad, finns det en orderstock med blod i detta venösa system. Detta påverkar nu också mjälten, som blir större på grund av den ökade blodåterstoden och "tillfälligt lagrar" så mycket blod. Detta leder också till en omarrangering av blodplättarna. Dessa är inte längre jämnt fördelade i blodomloppet men lagras till stor del i mjälten. Det är därför symptomen på trombocytbrist också uppstår här.
Dessa läkemedel kan orsaka trombocytopeni
Det finns många läkemedel som kan orsaka trombocytopeni. Hepariner i synnerhet kan utlösa trombocytopeni i samband med HIT-syndrom. Ytterligare aktiva ingredienser i läkemedel som kan leda till trombocytopeni är till exempel följande aktiva ingredienser: Abciximab, eptifibatid, tirofiban, penicillamin, linezolid, sulfonamider, vancomycin, karbamazepin eller guldsalter, valproat, paracetamol, rifampicin eller oxalacidroklid, hydroklorid, hydroxid, hydroxid, hydroxid, dino, . Det finns andra läkemedel som kan orsaka trombocytopeni. Vill du ha exakt information om möjliga biverkningar av ett läkemedel, t.ex. trombocytopeni, bör du läsa paketet noga.
diagnos
Det första viktiga steget i diagnosen är samtalet mellan läkare och patient. Läkaren kan fråga om patienten har en förlängd blödningstid, t.ex. du har märkt ett litet snitt eller ökat blåmärke. Aktuella läkemedel, särskilt blodfortunnande läkemedel som heparin, ASA eller Marcumar och en möjlig familjär blödningstendens kan avslöja möjliga orsaker.
Detta följs av den fysiska undersökningen, där t.ex. en förstorad mjälte kan kännas, men tecken på de underliggande sjukdomarna som nämns ovan kan också hittas.
Slutligen är ett laboratorieblodtest viktigt. Exempelvis utvärderas formen och mängden på trombocyterna genom ett mikroskop. Detta kan också ge indikationer på cancer. Att peka vägen mot orsaken till trombocytopeni är den så kallade "medelvolym för blodplättar”, Som kan bedöma om det finns en produktionsstörning eller en nedbrytning via storleken på blodplättarna.
Om laboratoriet visar trombocytopeni, som inte orsakar några symptom och upptäcktes mer eller mindre av en slump, en så kallad "pseudotrombocytopeni“Utesluts. Laboratorieresultatet förfalskas till exempel av blodprovets långa transporttid.
symtom
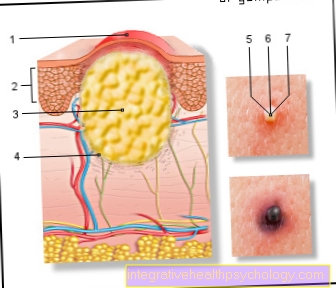
Blodplättarna slutar blöda.Om det finns en brist, finns det en ökad och långvarig blödningstendens. Detta märks initialt av små saker: ett litet snitt blöder betydligt längre, lätta bulor orsakar blåmärken och ofta blödningar i näsa eller tandkött. Om trombocytantalet är över 30 000 celler per pl, upplever några patienter inga symtom.
Om antalet blodplättar fortsätter att sjunka uppstår så kallade petechiae, minimala blödningar i huden, vilket kan ses som små rödlila prickar. Dessutom finns det förstorade blåmärken och spontana blödningar i slemhinnorna.
Mer information om ämnet finns på: petekier
Petechiae och en ökad tendens till blödning kan också indikera Werlhofs sjukdom. Ta reda på mer på: Werlhofs sjukdom - är den härdbar?
Om orsaken är en av de underliggande sjukdomarna som nämns ovan kan specifika åtföljande symtom uppstå. Cancer leder ofta till feber, nattsvett och oönskad viktminskning.
Reumatoid artrit dyker upp i ytterligare ledproblem. Om benmärgen skadas kan produktionen av andra blodkroppar också ofta skadas och anemi, anemi, som ofta är förknippad med trötthet, trötthet och blekhet, kan förekomma.
Eftersom trombocytopeni har en allvarlig orsak, bör symtomen alltid klargöras genom ett läkarbesök.
Kan du få trombos med trombocytopeni?
I speciella situationer kan trombocytopeni och trombos uppstå samtidigt. I fallet med konsumtionskoagulopati är till exempel en minskning av trombocytantalet en första diagnostisk indikator. Även om det i det akuta stadiet av DIC initialt kan förekomma betydande mikrombomdannelser med vaskulär ocklusion, nekros och organinfarkt, i det avancerade stadiet, är blödningar på grund av konsumtionen av koagulationsfaktorer ofta karakteristiska.
Det kan också finnas en ökad risk för trombos vid relativ heparinassocierad trombocytopeni. Detta leder till trombocytopeni efter administrering av heparin. En skillnad måste göras mellan den prognostiskt gynnsamma typen HIT1, som är baserad på en direkt interaktion mellan heparin och blodplättar, och den allvarligare typen HIT2. Detta leder till blodplättaggregering som ett resultat av bildandet av antikroppar mot det specifika komplexet av ytproteinplättfaktorn 4 hos blodplättarna och heparinet. Även om en reduktion i det absoluta trombocytantalet kan bestämmas här, kan trombocytaggregationer leda till tromboemboliska händelser. Den grundläggande terapeutiska regeln i händelse av HIT2 är att omedelbart avbryta den befintliga administreringen av heparin och att byta terapi till argatroban eller rekombinant hirudin. Extern administration av trombocytkoncentrat är absolut kontraindicerat!
Läs mer om detta ämne på: Heparininducerad trombocytopeni
Kan jag tröttna på trombocytopeni?
Om det finns en brist på bildandet av blodceller kan symtom på ökad trötthet eller en minskad prestanda och dålig koncentration definitivt uppstå. I fallet med en isolerad trombocytbrist är emellertid vanligtvis inte symtom på trötthet. I den speciella formen av pernicious anemi kan emellertid en minskning i koncentrationen av alla blodcellrader bestämmas. Det orsakas av brist på vitamin B12 (extrinsic faktor) orsakade. Det främst minskade antalet erytrocyter och den tillhörande megaloblastiska (hyperkromiska / makrocytiska) anemin kan leda till trötthet.
terapi
Behandlingen av trombocytopeni beror på dess orsak. Om en infektion eller graviditet är orsaken till trombocytopeni försvinner den vanligtvis på egen hand.
Om det finns en underliggande sjukdom måste den behandlas. Vid brist på vitamin B12 och folsyra måste kompensation ges genom ytterligare intag. Läkemedel som leder till en patologisk minskning av blodplättarna bör doseras om eller avbrytas och ersättas med bättre tolererade preparat. Symtom orsakade av autoimmuna sjukdomar kan förbättras av specialister med specifika immunsuppressiva läkemedel. Cancersjukdomar utvärderas och behandlas också av specialister. Om mjälten är kraftigt förstorad kan den behöva tas bort.
Om trombocytbristen är i ett livshotande intervall på mindre än 10 000 blodplättar per ul blod, ges blodplättkoncentrat som, liksom blodtransfusioner, lägger främmande blodplättar till blodet. Även här måste orsaken till trombocytbristen hittas och behandlas.
Läs också artikeln: Trombocytopeni.
Medicin
Det finns ingen allmän läkemedelsbehandling för trombocytopeni eftersom orsakerna varierar mycket.
Till exempel används immunsuppressiva läkemedel vid autoimmuna sjukdomar. Dessa undertrycker kroppens immunsystem och förhindrar därmed överdriven nedbrytning av blodplättar. Exempel från denna grupp läkemedel är glukokortikoider eller specifika antikroppar.
Det är också viktigt att kontrollera medicinen du för närvarande tar. Starka blodförtunnare som Aspirin® eller heparin kan leda till trombocytopeni och bör avbrytas eller åter doseras i enlighet därmed.
Läs mer om detta ämne på: Heparininducerad trombocytopeni
Hur kan kortison hjälpa?
Användningen av kortison som ett immunsuppressivt medel spelar främst en roll i autoimmunologiskt utlöst trombocytopeni. Framför allt bör Werlhofs sjukdom (ITP) som beskrivs ovan nämnas. Syftet med administrationen av kortison är en ökning av det absoluta trombocytantalet genom att hämma antikropparna riktade mot blodplättarna. Om detta inte sker snabbt kan en högdosterapi möjligen leda till en förbättring i form av flera cykler. Kortisonterapi (glukokortikoidterapi) kan uppnå tillfällig eller permanent terapeutisk framgång. Detta kallas en varaktig remission.
naturopathy
För att stödja lämplig terapi för den underliggande sjukdomen kan patienten öka antalet blodplättar genom att ändra sin livsstil. Måttlig träning eller sport bedöms vara till hjälp. Dessutom finns det en hälsosam kost rik på fiber och vitaminer.
Vitamin C, D, K och B12 är särskilt användbara här. Det finns mycket C-vitamin i citrusfrukter (citroner, kiwi, apelsiner) eller i vissa grönsaker (kål, tomater, broccoli). Vitamin B12 och folsyra kan naturligtvis kompletteras med mejeriprodukter, fisk, ägg och spenat. Naturligtvis finns det även motsvarande tillskott för vitaminerna, som kan köpas i samråd med husläkaren på apoteket.
De hälsosamma omega-3-fettsyrorna, som alltmer finns i fisk, vegetabiliska oljor och nötter, sägs också ha ett positivt inflytande på trombocytantalet.
Slutligen diskuteras också en positiv effekt av växtbaserade ingredienser från grönt te, vitt giseng, olivblad och piperin.
Det är viktigt att notera att sådan terapi aldrig får utföras på egen hand och alltid bör göras i samråd med husläkaren!
Kan diet förbättra trombocytopeni?
En liten minskning av trombocyter kan kompenseras för genom att göra vissa justeringar i matintaget. I grunden har en diet som innehåller vitamin B och C-vitamin visat en produktiv effekt på ökande trombocytantal. Mat som är särskilt rik på dessa två vitaminer är tomater, citrusfrukter och gröna bladgrönsaker. Andra viktiga stöd för blodplättbildning är vitamin D, folsyra och vitamin B12. Livsmedel som innehåller omega-3 såsom linolja, rapsolja, nötter, frön och havsfisk bör också spela en stödjande roll. I grund och botten, förutom en balanserad diet med ett vitaminrikt intag, bör intag av alkohol, koffeinhaltiga drycker och raffinerade sockerarter undvikas.
Vilka kan vara de långsiktiga konsekvenserna av trombocytopeni?
I princip kan ett permanent lågt antal blodplättar leda till blödningshändelser med följande komplikationer. Emellertid är blödning på grund av trombocytopeni eller trombocytopati (t.ex. på grund av ASA-terapi) mestadels begränsad till petechial hudblödning. Snarare tyder dessa symtom på ett diagnostiskt ingripande än att denna petechial hudblödning har ett långtgående prognostiskt värde. Trombocytopenier kan emellertid uppstå i kombination med olika allvarliga sjukdomar såsom vissa anemier (t.ex. pernicious anemi) och leukemi såväl som andra benmärgssjukdomar. Ett bredare diagnostiskt spektrum som Använd laboratoriediagnostik eller apparatdiagnostik för att förhindra eventuella komplikationer.
Trombocytopeni under graviditeten - vad kan det betyda?
I cirka 5-10% av alla graviditeter har kvinnor en liten minskning av antalet blodplättar. Detta innebär en minskning av trombocyter med 15% (så kallad graviditetstrombopeni). Denna lilla minskning av blodplättar är den näst vanligaste patologiska förändringen i blodantalet efter uppenbar graviditetsanemi. Den lilla trombocytbristen inträffar främst i sista trimestern (tredje graviditeten) av graviditeten.
I allmänhet, om trombocytantalet sjunker, finns det en ökad tendens till blödningskomplikationer i form av petechiae (liten punktlig blödning i huden). Det är dock viktigt att skilja mellan ett svagt och ett starkt fall. Om minskningen är relativt svag, som i de flesta fall av trombopeni av graviditet, är blödning inte att förväntas i vissa fall, eftersom organismen endast visar en dekompensation av blodkoagulation vid mycket låga blodplättantal.
En skillnad måste också göras mellan trombocytopeni när det gäller orsaken till sjukdomen. I den vanligaste formen av graviditet trombocytopeni (Graviditetstrombocytopeni) det finns vanligtvis ingen risk för mor och barn i form av blödningskomplikationer. Med autoimmun trombocytopeni kan å andra sidan modern ha en ökad tendens att blöda under födelseperioden. När det gäller nyfödda kan svår blödning också uppstå på grund av passering av autoantikroppar mot blodplättar genom moderkakan. I princip, när blödning inträffar hos mor och barn i form av hjärnblödning eller alla organblödningar, är flera former av manifestation möjlig.
När det gäller differentiell diagnos är det mycket viktigt att skilja dessa typiska, komplikationsfria graviditetstrombocytopenier från andra kliniska bilder. Framför allt komplikationen som ofta utvecklas under graviditeten, HELLP-syndromet och eklampsi (graviditetsförgiftning). HJÄLP betyder kronologiskt en händelse av hemolys (förstörelse av blodceller av olika ursprung), en ökning av leverenzymer och en minskning av trombocytantalet. Medan de första två diagnostiska avvikelserna i synnerhet kan leda till symtomatiska komplikationer, visar sig normalt graviditets-trombocytopeni vara en asymptomatisk fas av graviditeten. Symptom förväntas inte heller efter födseln. Tvärtom, den diagnostiska trombocytopeni försvinner inom kort tid.
Läs mer om detta ämne på: HELLP-syndrom
Trombocytopeni hos nyfödda - vad kan det vara?
En grundläggande skillnad måste göras mellan medfödda och förvärvade trombocytopenier hos den nyfödda. Trombocytopeni förekommer före födseln eller från de första dagarna i livet (medfødt) eller under de första veckorna till månaderna (förvärvade). De flesta trombocytopenier hos människor förekommer som ett resultat av t.ex. Infektioner eller som en biverkning av medicinering.
En viktig form är idiopatisk immuntrombocytopenisk purpura (ITP). Werlhofs sjukdom är synonymt med ITP. Med denna kliniska bild finns det vanligtvis en isolerad droppe av blodplättar i barndomen (endast påverkar trombocyterna) med siffror under 100 000 / ul. Orsaken till ITP är fortfarande okänd, även om tidigare virusinfektioner i övre luftvägarna antas. Werlhofs sjukdom är den vanligaste orsaken till blödningstendenser i barndomen. Det finns två möjliga diagnostiska tecken som indikerar ITP. Å ena sidan kan IgG-antikroppar detekteras i blodplasma som är riktade mot blodplättarna och ofta bildas i den icke-förstorade mjälten. Dessutom finns det en isolerad trombocytopeni på grund av en förkortad livslängd med reaktivt ökad megakaryopoiesis i benmärgspunktatet.
Som medfödda former av trombocytopeni kan olika sjukdomar vara orsaken. Som regel är emellertid dessa mycket sällsynta och delas upp i närvaro av en reducerad bildning av blodplättar eller bildningen av defekta blodplättar, som därefter bryts ned för tidigt. Här bör nämnas medfödd amegakaryocytisk trombocytopeni (CAMT). Detta visar en reducerad bildning av blodplättarnas prekursorceller, megakaryocyterna i benmärgen. Problemet här är en försämring av bildandet av andra blodcellsrader som blir svårare. En benmärgstransplantation bör betraktas som en form av terapi här.
Dessutom är Wiskott-Aldrich syndrom (WAS) en annan sjukdom i den medfödda trombocytopeni. Detta syndrom är associerat med en immunbrist. Därför lider de drabbade patienterna av en tendens att blöda såväl som en möjlig ökad mottaglighet för infektioner. Eksem (inflammation i huden med klåda och bildning av papler och rodnad i huden) och inflammatoriska tarmsjukdomar är också vanliga här. Manliga individer påverkas nästan uteslutande, eftersom WAS ärvs på ett x-länkat sätt.
Vid Bernard-Soulier syndrom (BSS) märks patologiskt förstorade trombocyter, vilka utsätts för en allvarlig funktionsdefekt och avvisas därför. Dessutom, bland de medfödda trombocytopenierna, bör X-kopplad makrothrombocytopeni med störning av bildandet av blodplättar och erytrocyter (röda blodkroppar) och de MYH9-associerade sjukdomarna med komplexa defekter i MYH9-genen nämnas.
Trombocytopeni och alkohol - vad är förhållandet?
En koppling mellan trombocytopeni och ökad alkoholkonsumtion kan säkert upprättas. Den röda benmärgen, där alla blodkroppar bildas, är mycket känslig för olika toxiska påverkningar. Förutom exponering för strålning (t.ex. under strålbehandling) inkluderar detta också kemoterapi eller ämnen som innehåller bensen. En långvarig förhöjd blodnivå av alkohol kan också ha en toxisk effekt på benmärgen och leda till försämrad bildande av blodplättar, eftersom alkohol klassificeras som ett potent cellgift i vidare mening. Stränga alkoholbegränsningar måste därför följas vid kemoterapi eller strålbehandling.
Läs mer om detta ämne på: Konsekvenser av alkohol
Trombocytopeni vid HIV
HIV-associerad trombocytopeni kan också uppstå vid hiv-infektion. Det är en av de vanligaste patologiska blodförändringarna i HIV. I frånvaro av antiretroviral behandling ökar frekvensen avsevärt med infektionsvaraktigheten. HIV-associerad trombocytopeni baseras på två mekanismer nedan. Å ena sidan finns det en ökad, immunologiskt inducerad nedbrytning av blodplättar.
Å andra sidan minskas trombocytproduktionen i benmärgen i form av prekursorcellerna megakaryocyter. De flesta drabbade patienter upplever initialt blödningar utan komplikationer såsom slemhinneblödning, ekkymos, epistaxis (näsblödningar) och tandköttsblödning (tandköttsblödning). Emellertid kan intracerebral och gastrointestinal blödning (cerebral blödning och gastrointestinal blödning) förekomma sällan. I detta fall måste trombocyterna dock sjunka till värden under 30 000 / ul. Diagnostiskt urskiljbar t.ex. HIV-associerad trombocytopeni från ITP beror främst på måttlig splenomegali och förstorade lymfkörtlar.
Du kan hitta mer information om detta ämne här: HIV















.jpg)