insulin
definition

Insulin är ett hormon som produceras av kroppen i bukspottkörteln. Insulin får socker att tas upp från blodet i levern och musklerna. Detta sänker blodsockernivån.
Insulin, som också kallas insulinum, insulinhormon eller holmhormon, kan tilldelas klassen proteohormoner. Alla medlemmar i denna hormonklass kännetecknas av en hög fettlöslighet. Däremot förblir de i vattenhaltiga lösningar nästan opåverkade. För alla ryggradsdjur och däggdjur är insulin ett av de vitala hormonerna som måste ersättas om det är brist.
Insulin är ett av de viktigaste läkemedlen i diabetes. Insulin används vanligtvis i typ 1-diabetes och i avancerade stadier av typ 2-diabetes som inte längre svarar på oral medicinering.
Insulinbildning (syntes)
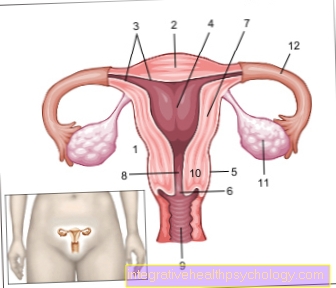
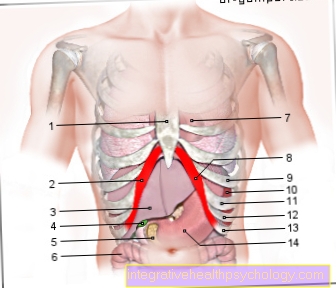
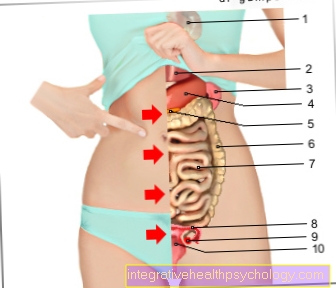
Vävnadshormonet insulin är i så kallade ß-celler av Langerhans öar i bukspottkörteln utbildad.
Den genetiska informationen relaterad till insulinsyntes finns i kortens arm 11. Kromosom kodas. Under insulinsyntesen är hormonprekursorn det första steget preproinsulin utbildad. Med en längd på 110 aminosyror detta preliminära steg är viktigt större än det faktiska, aktiva hormonet.
Under en Behandlingsfas (Justeringsfas) insulinprekursorn förkortas och modifieras i två steg. Först kommer det till hopfällbar av Protein genom träning sk Disulfidbroar. Detta följs av Hormonbehandling där den faktiska förkortningen av preproinsulin äger rum.
Från hormonprekursorn som fortfarande är för lång, den så kallade Signalsekvenser separerade (det andra preliminära steget skapas: proinsulin). Dessa inkluderar vanligtvis runt 24 Aminosyror. Signalsekvensen fungerar som signaler för upptag i speciella hormonprekursorer Cellfack. Det är därför ett slags identifierande drag hos hormonet. Sedan en annan del av vävnadshormonet, C-peptid, separeras.
Efter Hormonmodifiering det som återstår är moget, aktivt insulin. Detta består i slutändan av två Peptidkedjor (A- och B-kedjan) de ungefär två Disulfidbroar är släkt med varandra. En tredje disulfidbro bildar en kontakt mellan två aminosyror i A-kedjan. Sedan läggs de färdiga insulinmolekylerna i blåsor packad och genom ackumulering av Zinkjoner stabiliserats.
Insulinfrisättning
Distributionen av insuliner inträffar genom olika initierade av organismen stimuli. Förmodligen är den viktigaste stimulansen för frisättning av vävnadshormonet en ökning av Blodsockernivå.
Från en Glukos-Värde på ungefär 5 mmol / l börja beta-celler av bukspottkörteln insulin till utsöndra. Dessutom inducera olika aminosyror, fri Fettsyror och några andra hormoner en frisättning av insulin.
Speciellt hormonerna gastrin, sekretin, GIP och GLP-1 har en stark stimulerande effekt på cellerna i bukspottkörteln. Den faktiska frisättningen av hormonet i Blodomlopp följer en viss cykel även med höga blodsockernivåer. Om dem alla tre till sex minuter insulin levereras. Omedelbart efter att ha ätit följer insulinutsöndringen bifasisk (2 faser) mönster.
Handla om tre till fem minuter efter intag av mat finns det en första sekretion Hormonparti istället för. De första sekretoriska fasen tar ungefär 10 minuter på. Detta följs av en paus under vilken blodsockervärdet nyligen upptäcks. Om glukosnivån i blodet fortfarande är för hög följer en andra sekretionsfasensom varar tills sockerkoncentrationen har nått ett normalt värde.
Under den första fasen kommer övervägande att vara sparade Insulin frigörs under det andra intervallet nybildade uppsättningar av hormonet.
Den faktiska frisättningsmekanismen är genom penetrering av en sockermolekyl i beta-celler upprörd. Efter att glukosen har transporterats via en speciell transportör (sk GLUT-2 transportör) har gått in i cellen, den delas upp i sina enskilda delar. Denna metabola process skapar vad som förmodligen är den viktigaste energikällan, ATP.
Genom att binda till en specifik ATP-receptor, utflödet av kalium-Jag strykade. Resultatet är en förändring i laddningen för respektive cellmembran (teknisk term: Avpolarisering). Detta leder i sin tur till en öppning som är mer spänningsberoende Kalciumkanaler, stiger kalciuminnehållet inuti cellen briljant. Denna ökade kalciumkoncentration är den faktiska signalen för frisättning av de insulinfyllda vesiklarna.
Funktion och effekt

Kroppens eget hormoninsulin är en viktig del av Blodsockerregleringssystem. Regleringen av den upplösta glukosen (socker) i blodet sker via två budbärarämnen, beroende på tillgängligt Blodsockerkoncentration distribueras.
Förutom insulin bidrar också Glukagon, ett annat hormon som produceras i bukspottkörteln, bidrar till denna reglering. Medan insulin kan sänka blodsockernivån via olika mekanismer, kan glukagon göra detta öka. Glukagon representerar därför motståndaren (antagonister) insulin.
Läs mer om ämnet här: Avskaffande av insulin
Förutom dessa två huvudregulatorer har hormonerna bland andra adrenalin och Kortisol en påverkan på blodsockret.
Den blodsockersänkande effekten av proteohormonen baseras främst på en ökning av Glukospassage från Blodplasma och vävnadsvätskan in i olika vävnader (till exempel i Muskelceller eller den lever). Inuti vävnaden kan socker i form av sk Glykogen sparade eller via en som glycolysis känd metabolisk väg direkt till energi transformerad bli.
Förutom att reglera blodsockret, har hormonet insulin en inverkan på Metabolism av fett och aminosyror och är involverad i att upprätthålla Kaliumbalans inblandade. Problem inom området insulinfrisättning eller dess bildning vid specifika receptorer kan därför ha betydande effekter på hela organismen. Sjukdomar som Diabetes mellitus, hyperinsulinism, insulinom, Insulinresistens och den så kallade metaboliskt syndrom är alla baserade på en dysreglering av insulinbalansen.
Diabetiker har en insulinbrist, så att glukos (socker) endast kan införas i cellerna med svårigheter. Denna transport är endast möjlig när blodsockernivån höjs. På grund av bristen på glukos i fettcellerna byggs upp ketonkroppar, vilket kan orsaka metaboliska störningar (ketoacidotisk koma).
Inuslin-distributionen från bukspottkörteln å ena sidan i fysisk vila för att upprätthålla den grundläggande ämnesomsättningen och även när man äter.
Insulinassocierade sjukdomar
Insulinresistens / pre-diabetes
På den under namnet Insulinresistens (Synonym: pre-diabetes) känd metabolisk sjukdom är en föregångare till Diabetes typ 2.
Det har nu bevisats att orsakerna till denna sjukdom är starka genetisk komponent utställning. Barn av vem en Föräldrar lider av typ 2-diabetes, har studier visat 40% en insulinresistens. Samtidigt två drabbade föräldrar ökar sannolikheten redan 80%.
Inte varje patient som drabbas av insulinresistens måste utveckla hela bilden av typ 2-diabetes. I många fall finns det bara en minskad lyhördhet de insulinspecifika receptorerna på deras bindningspartners. Kliniskt kan insulinresistens bestämmas genom att bestämma den så kallade Fastande blodsockernivå diagnostiseras. En blodsockernivå högre än 100 till 125 mg / dl bör tolkas som ett tidigt varningstecken. I sådana fall bestämningen av den så kallade HbA1c Att sträva efter värde.
Även om blodsockernivån i pre-diabetes bara kan höjas något i många fall, kan stora mängder hittas i nästan alla drabbade Insulin i blodet bevisa. Det dödliga med ren insulinresistens är det faktum att det mestadels är perfekt symptom löper ut och av denna anledning vanligtvis endast till Skada på bukspottkörteln diagnostiseras.
Typ 1-diabetes
Typ 1-diabetes är beroende av en absolut Insulinbrist (synonym: främst insulinberoende diabetes). På grund av en genetisk defekt och bildandet av special mot beta-celler bukspottkörteln riktad mer antikropp de insulinproducerande cellerna dör ner.
Som ett resultat kan organet inte längre producera tillräckliga mängder av vävnadshormonet och släppa det ut i blodomloppet. Glukosen som absorberas genom mat kan inte längre eller endast otillräckligt absorberas i celler i fettvävnaden, musklerna eller levern.
Blodsockernivån hos de drabbade patienterna är vanligtvis mycket hög (hyperglykemi). Detta tillstånd har flera faror. Å ena sidan kan de olika cellerna inte tillföras tillräckliga mängder socker. Detta innebär att de inte kan förses med tillräckligt med energi och bara kan utföra sina uppgifter på lämpligt sätt. Om typ 1-diabetes inte behandlas på lång sikt, kommer det att leda till en Försurning av blodet och en allvarlig försämring av många metaboliska processer i organismen. I värsta fall kan typ 1-diabetes till och med leda till dödsfall.
Populärt kallas denna form av insulinbrist Juvenil diabetes betecknad. Det antogs länge att särskilt ungdomar utvecklade typ 1-diabetes. Detta faktum kan inte avvisas helt idag, eftersom åldertoppen för den första förekomsten av denna form av diabetes är inom intervallet 11 till 14 år. Men det finns också fall där drabbade patienter inte visar de första symtomen förrän de är medelålders. Diabetes typ 1 behandlas vanligtvis via en extern insulintillförsel. Detta kan göras genom att ta hormonet oralt eller genom injektion. Speciellt med barn används de så kallade nu Insulinpumpar tillbaka.
Diabetes typ 2
Till skillnad från typ 1-diabetes, där det finns en insulinbrist från början, är denna form av diabetes baserad på en i de tidiga stadierna Fel på de specifika insulinreceptorerna. Speciellt insulinreceptorerna från lever-, Muskel- och Fettceller förlorar gradvis förmågan att svara på vävnadshormon.
Det här stadiet kallas inom medicinen Insulinresistens betecknad. Diabetes typ 2 kallas också i många specialböcker relativ insulinbrist. I det inledande skedet försöker bukspottkörteln kompensera den befintliga insulinresistensen genom att öka produktionen och utsöndringen av hormonet. På lång sikt kompenseras bukspottkörteln med denna mekanism Överväldigad.
När receptorresistensen fortskrider räcker inte längre mängden insulin som kan mobiliseras för att sänka blodsockernivån tillräckligt. Den initiala insulinresistensen följs därför av en insulinbrist.
De flesta av de sjuka människorna visar det särskilt på denna punkt ospecifika symptom Till exempel Trötthet, svaghet, Känner sig hungrig och Viktökning. Dessutom kan du depressiva stämningar vara en första indikation på förekomsten av typ 2-diabetes. På grund av de mycket ospecifika tecken erkänns denna form av diabetes för sent i de flesta fall.
indikationer
När används insulin för terapi?
Människor med en Typ 1-diabetes är beroende av externt tillfört insulin, eftersom kroppens egen insulinbildning och frisättning är otillräcklig. Diabetiker av typ 2 behandlas med insulin om koståtgärder och oral medicinering (tabletter) inte längre är effektiva och blodsockerkontrollen är otillfredsställande.
Vid en Graviditetsdiabetes Orala anti-diabetiska läkemedel får inte ges, varför insulin, som injiceras genom injektionsnålar, används.
Insulinberedningar
Det finns olika typer av insulin, som huvudsakligen skiljer sig i deras varaktighet och därför är ett separat administreringsschema nödvändigt för varje insulintyp.
Detta är en av de så kallade kortverkande insulinerna
- Vanligt insulin och
- de kortverkande insulinanalogerna.
Humant insulin (normalt insulin) träder i kraft efter 30-45 minuter och injiceras under huden (subkutant). Det är en del av intermittent konventionell terapi eller insulinpumpsterapi och används också vid den första behandlingen av nydiagnostiserad diabetes. Det är viktigt att patienten upprätthåller ett spraytätningsintervall på 15-20 minuter så att det normala insulinet fungerar optimalt.
Kortverkande insulinanaloger, dvs. Kemiskt modifierat insulin appliceras också under huden, men på grund av de modifierade kemiska egenskaperna är det inte nödvändigt att bibehålla ett spraytätningsintervall: verkan börjar snabbt, efter 15 minuter.
En annan typ av insulin som används i diabetesterapi
- förseningsinsulinerna. Dessa beredningar består av insulin och ett tillsatsmedel (protamin, zink, surfing), vilket innebär att hormonet håller längre. Fördröjningsinsulinerna injiceras subkutant och kan omvandlas till mellanliggande insuliner, vars effekt varar i 9 till 18 timmar, och i
-
Långtidsinsuliner med en verkningstid på över 24 timmar. Kopplingen av insulinet med ett annat ämne bromsar nedbrytningen av insulinet i dess grundläggande byggstenar, så att verkan av den givna mängden hormon förlängs.
Inom området för åtgärd medellång varaktighet är det ofta använda NPH-insulinet. Vid längst effektiv är analogerna insulin detemir, glargine och degludec.
De flesta av dessa läkemedel är ineffektiva när de tas oralt. Detta fenomen är baserat på det faktum att proteinkedjorna för de syntetiska insulinerna i mag-tarmkanalen bryts ned av kroppens egna enzymer innan hormonet kan träda i kraft.
Under insulinterapi görs en åtskillnad mellan två intagsmekanismer. Som regel tvingas patienterna tillämpa en så kallad basal insulindos en till tre gånger om dagen. I detta sammanhang, långverkande Insuliner. Det grundläggande dagliga behovet täcks av denna basdos.
Den aktuella blodsockernivån bör bestämmas före måltiderna. Vid höga värden eller sockerrika måltider kan en bolus injiceras utöver basal insulinmängd. De insuliner som är särskilt lämpliga är då särskilt lämpliga som bolus agera snabbt och kort.
Läs också vårt ämne: Actrapid® förfyllda pennor med kortverkande normalt insulin
Insulinpump
Insulinberoende diabetiker tvingas i många fall göra det Oberoende insulininjektioner dagligen att lägga. Detta kan vara stressande för vissa drabbade. Dessutom har det regelbundna genombrottet i huden, som fungerar som en naturlig skyddsbarriär, hamnar i Risk för infektion, Inflammation och fula blåmärken (Blåmärken).
Speciellt för ungdomar som deltar Diabetes mellitus Detta är en svår situation. Numera har patienter med diabetes möjlighet att använda en så kallad insulinpump. En insulinpump är en medicinsk anordning som kan användas för insulinbehandling. Den regelbundna injektionen av den erforderliga mängden insulin möjliggörs av ersätter liten, programmerbar pump.
För att sätta upp en insulinpump ges patienten en kateter under skinnet placerad. I de flesta fall händer detta runt buken. Den faktiska insulinpumpen bör permanent på kroppen (till exempel på bältet). Teoretiskt är det emellertid också möjligt att separera anordningen från katetersystemet under en kort tidsperiod.
Användningen av en sådan insulinpump är särskilt lämplig för personer under Typ 1-diabetes Lida. Principen för användning av insulinpumpen är ungefär densamma som för en vanlig insulininjektionsterapi (ICT för kort).
Organismen får regelbundet en så kallad Basfrekvens, som bör täcka grundkravet, matas. I vissa situationer (till exempel med ökat glukosintag som med livsmedel som är särskilt rika på kolhydrater) med en knapptryckning en individuell bolus insulin kan levereras.
I de flesta fall används det för att tillgodose grundläggande behov en liten mängd kortverkande insulin flera gånger om dagen applicerad. I motsats till detta tar man upp den vanliga injektionsterapin långverkande insuliner (t.ex. NPH-insulin). Trots den relativt praktiska användningen av en insulinpump bör det inte glömmas att den här kan inte ersätta frisk bukspottkörtel.
EN Mätning av den aktuella blodsockernivån att använda insulinpumpen är ännu inte möjligt och måste fortsätta att utföras av patienten oberoende.
Användningen av en insulinpump är ett bra alternativ, särskilt för diabetiker med det så kallade gryningfenomenet. Detta betyder de patienter vars Blodsockernivå framförallt under natten (vanligtvis runt klockan fyra) ökar kraftigt. Anledningen till denna glukosökning är en Ökad aktivitet av levercellernasom släpper enorma mängder socker i blodomloppet för närvarande.
Med hjälp av insulinpumpen tvingas de drabbade patienterna inte längre att stå upp på natten och administrera en insulinbolus. Insulinpumpen kan programmerade exakt på det sättetdet medan du sover en lämplig dos levererad insulin blir. På detta sätt kan en typisk skadlig läkemedelseffekt av insulin, hyperglykemi på morgonen, undvikas. Denna fördel är hittills mycket relevant eventuell metabolisk obalans (oavsett om det är en övergång till hyper- eller hypoglykemi) orsaka allvarlig organskada burk.
Mat som kombinerar med insulin
Insulin matkombination är en Näringsform efter Insulinbalans dirigerar. Insulinmatkombinationen gör sig själv till målet för insulinnivån i blodet av en Val av lämpliga livsmedel att sänka. Förutom matvalet spelar du också längre pauser mellan måltiderna spelar en viktig roll i denna form av diet.
Den fysiologiska grunden för att kombinera insulinmat är det faktum att båda Fettminskning (lipolysis), liksom nedbrytning av glykogen genom en hög Insulinnivåer i blodet inhiberade bli. Genom att sänka denna nivå, Ökad fördelning av kroppsfett och bantningseffekten kan förbättras.
Principen för att kombinera insulinmat baseras på den fysiologiska utsöndringen och handlingsmönstret för proteohormoninsulin.
På morgonen bör lägga stor vikt vid det riktat intag av kolhydrater bli placerad. En rik frukost med bröd, rullar och påslag som innehåller socker bör ge organismen tillräckligt med energi för att den kan konsumeras under dagen. Dessutom bör hunger vara nöjd på morgonen med müsli och mycket frukt. Enligt insulin måste det finnas en ungefärlig mat som kombinerar diet mellan frukost och lunch 5 timmars paus respekteras.
Till Lunchdags bildar en balanserad blandad diet, som har en hög andel kolhydrater, den perfekta grunden för att hålla kroppen igång. Pågrund av redan höga insulinnivåer vid denna tid på dagen det intagna sockret kan metaboliseras utan problem. Också Det måste finnas en paus mellan lunch och middag fem timmar. Enligt insulin är matkombination i allmänhet effektiv fettförlust endast möjligt under kvällstimmarna och på natten.
På kvällen bör kroppen anpassas till fördelningen av fettreserver. Detta betyder att helt på Konsumtion av kolhydrater kan undvikas måste. Att äta mat som innehåller kolhydrater på kvällarna skulle öka B-cellerna bukspottkörteln orsaka överdrivna mängder insulin som produceras och släpps ut i blodomloppet.
Som ett resultat skulle det komma under natten att inte bryta ner den feta vävnaden. Insulinmatkombination är särskilt lämplig på kvällen Proteinleverantörer som fisk och kött för att optimera framgången. Dessutom kan sallad och grönsaker konsumeras utan att provocera höga insulinnivåer.
Ur medicinsk synvinkel är överensstämmelse med insulinmatkombination inte okritisk. The German Nutrition Society (DGE för kort) till och med uttryckligen rekommenderar denna typ av diet. Insulinmat som kombinerar och den medföljande Separation av kolhydrater och proteiner Enligt DGE finns det ingen mening med att äta mat.
Samhället anser att (till skillnad från tidigare antagit) är det helt möjligt för organismen att smälta kolhydrater och proteiner samtidigt. DGE betonar dessutom att kolhydrater är en viktig matkomponent och en kropp kan inte hållas frisk utan dem.
komplikationer
Möjligt Vid överdosering av insulinet eller med en för liten mängd intaget mat kommer det till lågt blodsocker (hypoglykemi).
På injektionsställena kan fettceller samlas under huden och orsaka härdning.
Det är möjligt att cellerna blir okänsliga för insulin eftersom användningen av glukos i cellen störs och / eller eftersom interaktionen mellan insulin och dess receptor på cellens yta försämras. Vanliga orsaker till detta är fetma och infektioner.